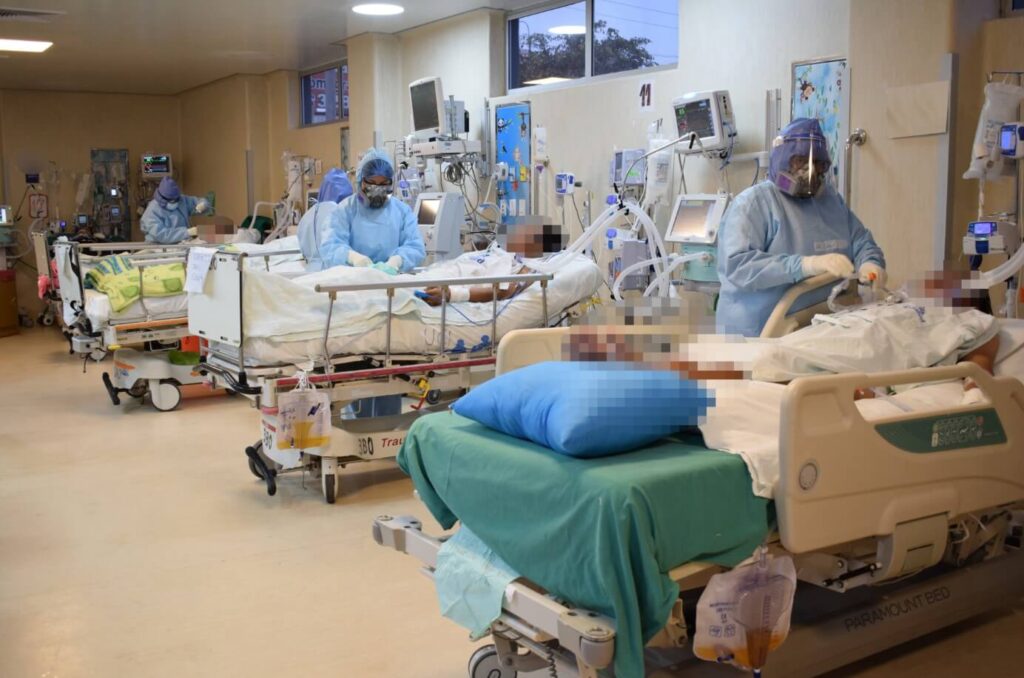
Una preocupante realidad que se vive, sobre todo en el área de cuidados intensivos, donde en el 2018 se reportaron 280 muertes en los centros de salud del Minsa, mientras que, en el 2022, la cifra se elevó a 1702, lo que representa más del 500%. En cuanto a incidencias, en el primer trimestre del 2018 se reportaron 2845 casos y al 2021 aumentaron a 6167, según el Centro Nacional de Epidemiología, Prevención y Control de Enfermedades.
Uno de los problemas es que hospitales no cuentan con el equipo adecuado para hacer diagnósticos ni análisis microbiológicos tempranos, ni medicamentos innovadores y de última generación que ingresen al petitorio y ayuden a salvar vidas y a mejorar la calidad de vida de los pacientes. El hacinamiento y el colapso de nuestro sistema sanitario es el otro gran problema que afronta nuestro sistema de salud.
La infección asociada a la atención de salud (IAAS) es la condición resultante de una reacción adversa a la presencia de un agente infeccioso que adquiere un paciente en una atención de salud, sea en hospitalización o atención ambulatoria, que no estaba presente a la hora de la atención.
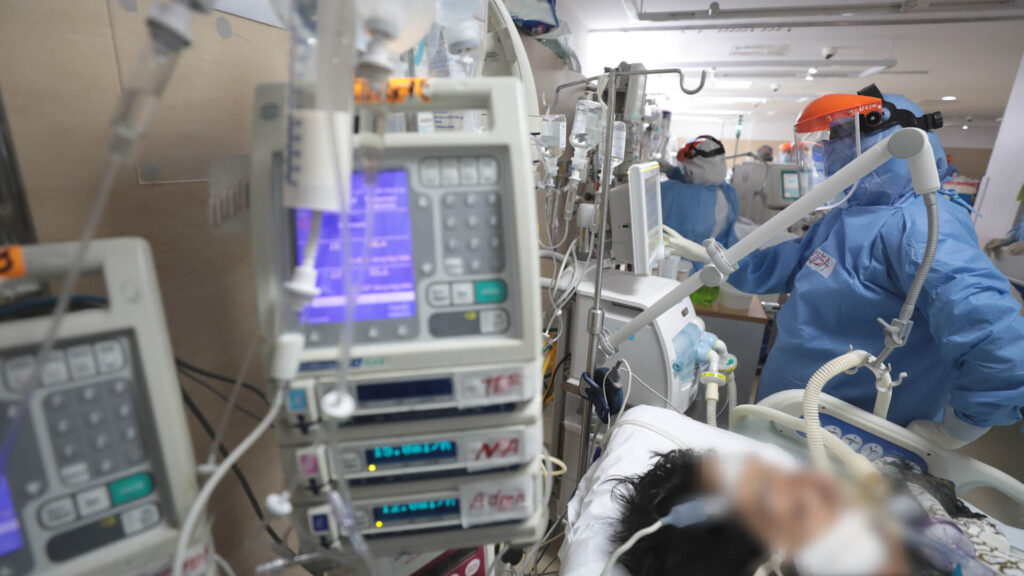
Según la OMS, en los países de ingreso alto, 7 de cada 100 pacientes ingresados a cuidados intensivos contraerán al menos una infección en un centro de salud, cifra que asciende a 15 de cada 100 en países de ingreso bajo.
La Organización Mundial de la Salud pide a todos los países del mundo que aumenten su inversión en programas de Prevención y Control de Infecciones (PCI) a fin de garantizar la calidad de la atención y la seguridad de los pacientes y trabajadores de la salud, donde se ha demostrado que el aumento de inversión en CPI, mejora los resultados en materia de salud y reduce los costos en la atención.
El impacto que tienen tanto la infección asociada a la atención a la salud (IAAS) como la resistencia antimicrobiana (RAM) en la vida de las personas es incalculable. Más del 24% de los pacientes afectados de septicemia en los centros de salud y el 52% de esos pacientes tratados en una unidad de cuidados intensivos (UCI) mueren cada año. Esas muertes se duplican o triplican cuando las infecciones son resistentes a los antimicrobianos.
PACIENTES DE RIESGO
Los pacientes que se internan o ingresan en un centro de atención médica generalmente llegan en mal estado de salud, con bajas defensas contra bacterias y otros agentes infecciosos. La atención limpia y segura es un derecho de los pacientes, así como el deber de los que trabajan en la atención de la salud, sin embargo, las infecciones en centros de salud, representan un problema de salud pública que causan mayores estancias hospitalarias, discapacidad a largo plazo, muertes innecesarias y costos adicionales para el sistema de salud, para los pacientes y sus familias.
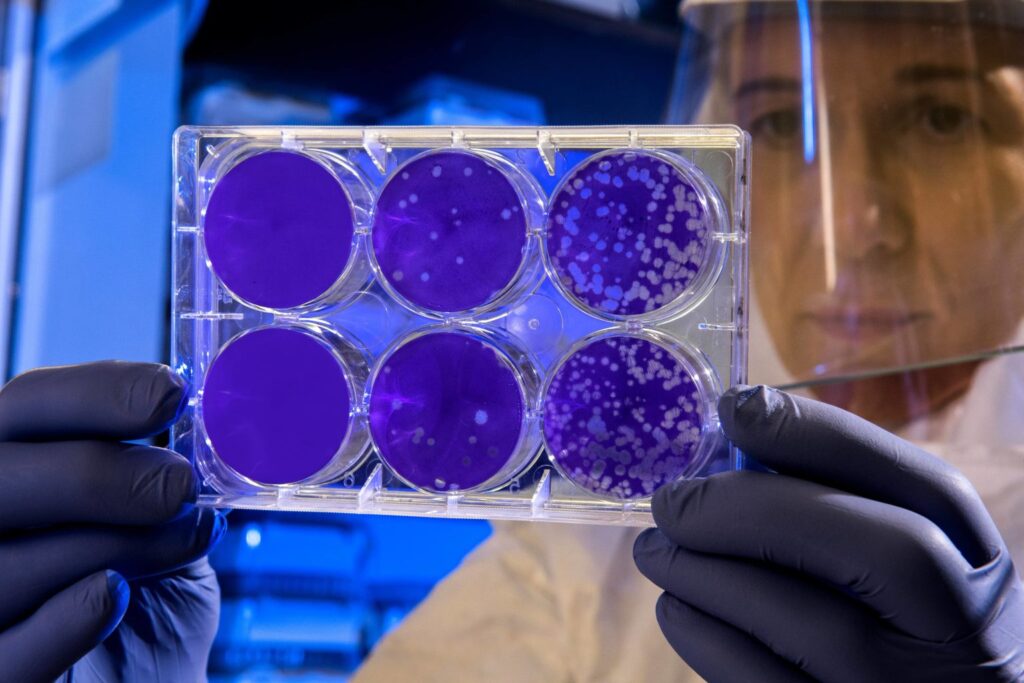
La pandemia de COVID-19 ha ejercido una enorme presión sobre los sistemas de salud en el país y en toda la región y el mundo, donde se necesitó aumentar la demanda de profesionales de la salud, camas UCI y de apoyo respiratorio como los respiradores, entre otros.
La prolongada emergencia ha agotado los recursos y ha perjudicado las medidas y protocolos de prevención y control de infecciones, que ha ocasionado su aumento en los centros de atención de salud, así como el uso de los antimicrobianos, que por la alta demanda produjo escasez, además de las demoras entre 10 meses y 3 años en atender los petitorios de medicamentos.
Según un reporte de OjoPúblico, el 97% de las instituciones prestadoras de salud del primer nivel de atención no tenían las condiciones adecuadas de infraestructura y equipamiento, así como establecimientos más especializados, de segundo y tercer nivel, donde la cifra alcanzaba hasta el 100% en algunas regiones.
Las mayores incidencias de infecciones intrahospitalarias se reportan por este tipo de bacterias:
– Acinetobacter baumanni, que causa neumonía nosocomial, bateriemia, infecciones de trato urinario, meningitis secundaria y endocartis.
– Klebsiella pneumoniae, que produce infecciones del tracto urinario, neumonías, sepsis, infecciones de tejidos blandos e infecciones de heridas quirúrgicas.
– Pseudomona aeuriginosa, que origina infecciones de las válvulas cardíacas, infecciones pulmonares, infecciones del tracto urinario (riñones y vejiga, infecciones óseas).
Importante entonces llamar la atención en esta problemática de la salud pública de nuestro país, tanto en el sector privado como en el público, que tiene que ver con el cuidado de los protocolos, vigilancia epidemiológica, resistencia a los antimicrobianos, educación a la población sobre la no automedicación, data actualizada, así como contar a tiempo con un petitorio de medicamentos innovadores y de última generación, todo esto para una mejora de la calidad de atención en salud de las personas.